Ważne zmiany w RPWDL od 29.06.2025
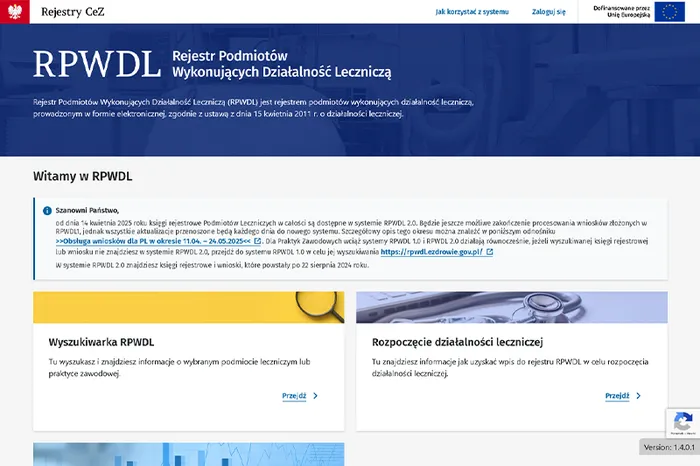
29 czerwca 2025 r. zostaną wprowadzone znaczące zmiany w funkcjonowaniu RPWDL dotyczące archiwizacji wniosków oraz wyłączenia systemu RPWDL1. Zmiany w RPWDL od 29 czerwca Archiwizacja wniosków : Wszystkie...
29 czerwca 2025 r. zostaną wprowadzone znaczące zmiany w funkcjonowaniu RPWDL dotyczące archiwizacji wniosków oraz wyłączenia systemu RPWDL1. Zmiany w RPWDL od 29...
29 czerwca 2025 r. zostaną wprowadzone znaczące zmiany w funkcjonowaniu RPWDL dotyczące archiwizacji wniosków oraz wyłączenia systemu RPWDL1. Zmiany w RPWDL od 29 czerwca Archiwizacja wniosków : Wszystkie nieprzetworzone do końca dnia 28 czerwca wnioski utworzone w systemie RPWDL 1.0, zostaną przeniesione do RPWDL 2.0 i zarchiwizowane. Po tym...